عيب الحاجز الأذيني – (ASD) Atrial septal defect
عيب الحاجز الأذيني (Atrial septal defect)
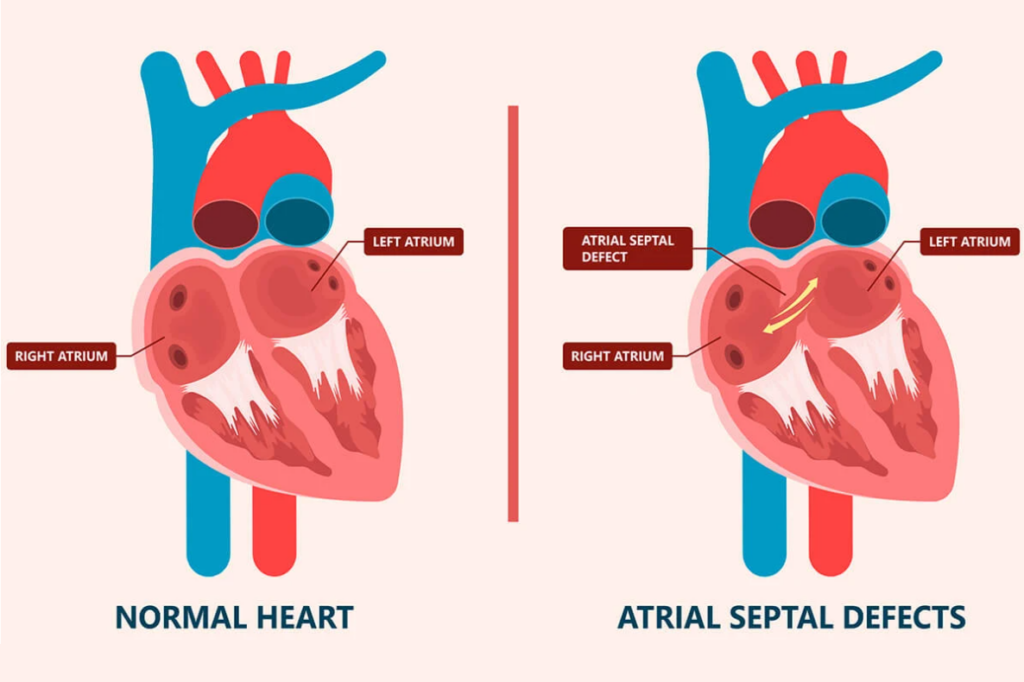
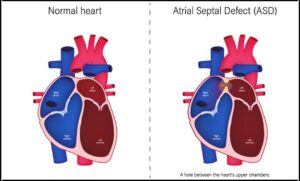
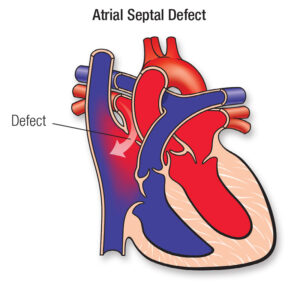
عيب الحاجز الأذيني (Atrial septal defect) هو ثقب في الحاجز الأذيني، وهو الجدار الذي يفصل بين حجرتي القلب العلويتين وهما الأذينين (Atria). عيب الحاجز الأذيني هو مرض من أمراض القلب الخلقية يحدث عندما لا يتشكل الحاجز بشكل صحيح. ويسمى أيضًا ثقب في القلب (Hole in the heart).
يسمح عيب الحاجز الأذيني بتحويلة غير طبيعية، أي ممر غير طبيعي للدم لا ينبغي أن يحدث. عادة، يتدفق الدم الغني بالأكسجين من الحجرة العلوية اليسرى (الأذين) إلى الحجرة السفلية اليسرى (البطين)، ثم يخرج لتزويد الجسم بالأكسجين. يتسبب عيب الحاجز الأذيني في تدفق بعض الدم من الأذين الأيسر في الاتجاه الخاطئ، إلى الأذين الأيمن. يحتوي الأذين الأيمن على دم فقير بالأكسجين يحتاج إلى الدوران عبر الرئتين. لذا، يحتوي الأذين الأيمن الآن على دم إضافي يذهب في النهاية إلى الرئتين.
قد يكون هذا التسرب في الاتجاه الخاطئ بسيطًا ولا يسبب أي مشاكل. في هذه الحالات، يمكن ترك عيب الحاجز الأذيني دون علاج. في أوقات أخرى، قد يؤدي إلى مشاكل في القلب أو الرئتين. كلما كان عيب الحاجز الأذيني أكبر، زادت احتمالية التسبب في أعراض واحتياج إلى العلاج.
ما هي أمراض القلب الخلقية (Congenital heart diseases)
أمراض القلب الخلقية (Congenital heart diseases) هي مشاكل في بنية القلب تظهر عند الولادة.
يمكن أن تؤدي عيوب القلب الخلقية إلى تغيير طريقة ضخ القلب للدم. فقد تتسبب في إبطاء تدفق الدم، أو قد تسير في الاتجاه الخاطئ، أو تعيقه تمامًا.
هناك العديد من أنواع عيوب القلب الخلقية. ويمكن أن تحدث في جزء واحد أو أكثر من أجزاء القلب. وأكثر الأنواع شيوعًا هي:
- ثقب في جدار القلب (Septal defects – Hole in the heart)
وهي فتحات في الجدار بين الجانبين الأيسر والأيمن من القلب. - مشاكل في الأوعية الدموية (Defects in the large blood vessels)
والتي قد تؤدي إلي كثرة أو قلة الدم، تدفق الدم ببطء شديد، إلى المكان الخطأ أو في الاتجاه الخطأ. - مشاكل في صمامات القلب (Heart valve defects)
و التي تتحكم في تدفق الدم عبر القلب.
يمكن أن تتراوح عيوب القلب الخلقية من مشاكل خفيفة جدًا لا تحتاج إلى علاج أبدًا إلى مشاكل تهدد الحياة عند الولادة. وتسمى أخطر عيوب القلب الخلقية مرض القلب الخلقي الحرج (Critical congenital heart disease). وعادةً ما يحتاج الأطفال المصابون بهذه العيوب إلى إجراء عملية جراحية في السنة الأولى من العمر. ولكن أعراض عيوب القلب الأخف قد لا تظهر إلا في مرحلة الطفولة أو البلوغ.
يمكن لمقدمي الرعاية الصحية اكتشاف عيوب القلب مبكرًا (قبل الولادة أو بعدها بفترة وجيزة). لكن في بعض الأحيان، لا يحصل الأشخاص على تشخيص مرض القلب الخلقي حتى مرحلة الطفولة أو المراهقة أو البلوغ.
مدى شيوع أمراض القلب الخلقية
أمراض القلب الخلقية هي النوع الأكثر شيوعًا من الحالات الخلقية.
الأمهات الأكثر عرضة لإنجاب طفل مصاب بعيب خلقي في القلب
هناك عدة أمور قد تزيد من فرصة إصابة الطفل بعيب خلقي في القلب، مثل:
الصحة قبل وأثناء الحمل، بما في ذلك:
- الإصابة بمرض السكري قبل الحمل أو سكري الحمل (Gestational Diabetes)
حيث يتم الإصابة به في الأشهر الثلاثة الأولى من الحمل كما أن مرض السكري الذي يتطور في وقت لاحق من الحمل لا يشكل خطرًا كبيرًا للإصابة بعيوب القلب.
إن التحكم بعناية في نسبة السكر في الدم قبل وأثناء الحمل يمكن أن يقلل من خطر إصابة الطفل بعيوب القلب الخلقية. - الإصابة بمرض الفينيل كيتون يوريا (Phenylketonuria)
وهو اضطراب وراثي نادر يؤثر على كيفية استخدام الجسم للبروتين الموجود في الأطعمة. إذا كانت الأم مصابة بمرض الفينيل كيتون يوريا، فإن تناول نظام غذائي منخفض البروتين قبل الحمل يمكن أن يقلل من خطر إصابة الطفل بعيب خلقي في القلب. - الإصابة بالحصبة الألمانية (Rubella – German measles) أثناء الحمل
- ملامسة الأم لبعض المواد أثناء الحمل، بما في ذلك:
التدخين أو التدخين السلبي وهو استنشاق دخان مدخن آخر. - بعض الأدوية
مثل مثبطات تحويل الأنجيوتنسين (ACE inhibitors) لعلاج ارتفاع ضغط الدم وأحماض الريتينويك (Retinoic acids) لعلاج حب الشباب. - التاريخ العائلي والجينات الوراثية
في معظم الحالات، لا تنتقل عيوب القلب الخلقية بين أفراد العائلة. لكن فرصة الأم في إنجاب طفل مصاب بعيب خلقي في القلب تزيد إذا كان لديها أو لدى أحد الوالدين عيب خلقي في القلب، أو إذا كان لديها بالفعل طفل مصاب بعيب خلقي في القلب.
مدى شيوع عيب الحاجز الأذيني
يعد عيب الحاجز الأذيني أحد أكثر أنواع عيوب القلب الخلقية شيوعًا لدى الأطفال. ويحدث في حوالي 1 إلى 2 من كل 1000 ولادة حية.
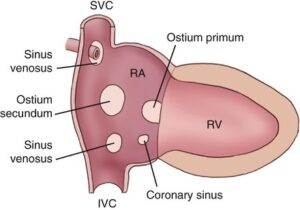
أنواع عيب الحاجز الأذيني (Types of ASD)
هناك أربعة أنواع رئيسية من عيوب الحاجز الأذيني. وهي محددة من خلال موقعها في الحاجز الأذيني.
- عيوب الحاجز الأذيني الثانوية (Secundum ASDs)
وهي توجد في منتصف الحاجز الأذيني. وهذا هو النوع الأكثر شيوعًا من عيوب الحاجز الأذيني (80% من جميع عيوب الحاجز الأذيني). - عيوب الحاجز الأذيني الأولية (Primum ASDs)
وهي توجد في الجزء السفلي من الحاجز الأذيني. قد يعاني الأطفال المصابون بعيوب الحاجز الأذيني الأولية أيضًا من عيوب قلبية أخرى. وتشمل هذه عيوب وسادة الشغاف (Endocardial cushion defect)، وعيوب الحاجز الأذيني البطيني (Atrioventricular septal defect)، وعيوب الصمام ثلاثي الشرفات (Tricuspid valve defects) وعيوب الصمام التاجي (Mitral valve defects). ترتبط عيوب الحاجز الأذيني الأولية عادةً بمتلازمة داون (Down syndrome). - عيوب الحاجز الأذيني الوريدية الجيبية (Sinus venosus ASDs)
وهي توجد في الجزء العلوي أو السفلي من ظهر الحاجز الأذيني. يرتبط هذا النوع بعيوب في الوريد الرئوي الأيمن (Right pulmonary vein) أو الأوردة الكبيرة في القلب والتي تسمى الوريد الأجوف العلوي (Superior Vena Cava) أو السفلي (Inferior Vena Cava). - الجيب التاجي غير المسقوف (Unroofed coronary sinus)
وهو يُعد أندر أنواع عيوب القلب الخلقية (أقل من 1% من جميع عيوب القلب الخلقية). وهو ينطوي على جدار مفقود أو غير مكتمل بين الجيب التاجي (Coronary sinus) – وهي مجموعة من الأوردة المتصلة بالقلب – والأذين الأيسر. ويرتبط غالبًا بمرض خلقي معقد آخر في القلب.
تأثير عيب الحاجز الأذيني على الجسد
لا يؤثر عيب الحاجز الأذيني الصغير على الجسم كثيرًا. لكن عيب الحاجز الأذيني الأكبر حجمًا يمكن أن يجهد الجانب الأيمن من القلب. وذلك لأن الجانب الأيمن من القلب يحتوي الآن على دم إضافي يجب أن يضخه إلى الرئتين. بالإضافة إلى ذلك، يمكن أن يؤدي تدفق الدم الإضافي هذا إلى إتلاف الأوعية الدموية في الرئتين ببطء.
تتضمن مشاكل عيب الحاجز الأذيني الكبير ما يلي:
- تضخم القلب الأيمن (Right heart enlargement)
والذي يمكن أن يؤدي إلى فشل القلب إذا ترك دون تصحيح لفترة طويلة جدًا من الزمن. - اضطراب نبضات القلب (Arrhythmia)
بما في ذلك الرجفان الأذيني أو الرفرفة الأذينية. يعاني ما لا يقل عن نصف البالغين فوق سن الأربعين المصابين بعيب الحاجز الأذيني من عدم انتظام ضربات القلب. - السكتة الدماغية (Stroke)
- ارتفاع ضغط الدم الرئوي (Pulmonary hypertension)
وهو ارتفاع ضغط الدم في الشرايين التي تزود الرئتين بالدم. - متلازمة آيزنمنجر (Eisenmenger syndrome)
يمكن أن تحدث هذه الحالة لدى الأشخاص المصابين بعيب الحاجز الأذيني إلى جانب ارتفاع ضغط الدم الرئوي الشديد.
الحالات الأخري المرتبطة بعيب الحاجز الأذيني
يعاني بعض الأطفال المولودين بعيوب الحاجز الأذيني أيضًا من عيوب أخرى في القلب أو اضطرابات وراثية. وتشمل بعض عيوب القلب المرتبطة:
- مرض الصمام التاجي (Mitral valve disease).
- تضيق الصمام الرئوي (Pulmonary stenosis).
- عيب الحاجز البطيني (VSD – Ventricular septal defect).
تشمل الاضطرابات الوراثية المرتبطة:
- متلازمة هولت-أورام (Holt-Oram syndrome).
- متلازمة داون (Down syndrome).
- متلازمة نقص الصفيحات الدموية وغياب الكعبرة (TAR – Thrombocytopenia-absent radii syndrome).
الفرق بين عيب الحاجز الأذيني (Atrial septal defect) والثقب البيضاوي المفتوح (Patent foramen ovale)
يعتبر عيب الحاجز الأذيني والثقب البيضاوي المفتوح فتحتين في الحاجز الأذيني. ولكن عيب الحاجز الأذيني هو عيب خلقي في القلب، أي أنه مشكلة حدثت أثناء وجود الجنين في الرحم. كان من المفترض أن يتكون نسيج الحاجز في ذلك الجزء من الحاجز الأذيني، ولكن لم يحدث ذلك. لذا يولد الطفل بثقب في قلبه.
الثقب البيضاوي المفتوح ليس عيبًا خلقيًا في القلب. فالنسيج ليس مفقودًا من الحاجز الأذيني. بل يحدث الثقب البيضاوي المفتوح عندما لا تغلق فتحة طبيعية تشبه الرفرف في قلب الطفل وهو الثقب البيضاوي (Foramen ovale) بعد الولادة. والثقب البيضاوي طبيعي، وجميعنا لدينا ثقب بيضاوي عند الولادة. هذا هو المسار الطبيعي للسماح للدم الغني بالأكسجين من المشيمة بالتدفق إلى دماغ الجنين أثناء وجوده في الرحم.
عندما نولد، لم نعد بحاجة إلى الثقب البيضاوي لأن الرئتين تبدأان في العمل. لذلك عادة ما يغلق من تلقاء نفسه بعد الولادة بفترة وجيزة ويغلق تمامًا في غضون يومين أو أسابيع بعد ذلك. عندما لا يغلق من تلقاء نفسه، يُطلق عليه ثقب بيضاوي مفتوح (Patent foramen ovale).
عادةً ما يكون الثقب البيضاوي المفتوح أصغر من عيب الحاجز الأذيني. لهذا السبب لا يسبب عادةً أي مشاكل أو أعراض. يزداد خطر الأعراض والمشاكل عندما تكون الفتحة في الحاجز أكبر.
الثقب البيضاوي المفتوح أكثر شيوعًا من عيب الحاجز الأذيني. تُظهر التقديرات أن حوالي 1 من كل 4 بالغين لديهم ثقب بيضاوي مفتوح. لا يعرف معظم الناس أبدًا أن لديهم هذه الفتحة الصغيرة في قلوبهم. عادة ما تكون غير ضارة، لكن الأشخاص الذين لديهم ثقب بيضاوي مفتوح مع مشاكل في القلب مثل الرجفان الأذيني قد يواجهون خطرًا أعلى للإصابة بسكتة دماغية.
أسباب عيب الحاجز الأذيني (Causes of Atrial septal defect)
السبب الدقيق لعيوب الحاجز الأذيني غير معروف تمامًا. ومع ذلك، غالبًا ما تحدث عيوب القلب الخلقية بسبب التغيرات الجينية التي تحدث قبل الولادة. تؤثر بعض الطفرات الجينية المرتبطة بعيوب الحاجز الأذيني على جينات (NKX2.5/CSX وTBX5).
هناك بعض العوامل لدي أحد الوالدين التي قد تزيد من خطر إصابة الجنين عند الولادة بمرض القلب الخلقي. وتشمل هذه العوامل:
- استهلاك الكحول.
- التدخين وتعاطي التبغ.
- تناول بعض الأدوية الموصوفة طبيًا.
أعراض عيب الحاجز الأذيني (Symptoms of Atrial septal defect)
على الرغم من وجود عيب الحاجز الأذيني عند الولادة، إلا أن العديد من الأشخاص لا تظهر عليهم الأعراض حتى مرحلة متقدمة من مرحلة البلوغ. قد لا تسبب العيوب الحاجزية الأذينية الصغيرة (أقل من 5 ملليمترات) أعراضًا لأنها لا تجهد القلب أو الرئتين.
أعراض عيب الحاجز الأذيني عند الأطفال
لا تظهر على معظم الأطفال أي علامات أو أعراض. العلامة الأكثر شيوعًا وغالبًا ما تكون الوحيدة هي نفخة القلب (Heart murmur). سيلاحظها مقدم الرعاية الصحية عند الاستماع إلى قلبهم باستخدام سماعة الطبيب.
عندما تظهر على الأطفال أعراض أخرى، فإنها تشمل:
- نقص الوزن (Being underweight).
- تأخر النمو (Growth delays).
- التهابات الجهاز التنفسي المتكررة (Recurrent respiratory infections).
على الرغم من ندرة حدوثها، قد تظهر على الأطفال المصابين بعيوب الحاجز الأذيني الأكبر حجمًا أعراض تشمل:
- اضطراب نبضات القلب (Arrhythmia).
- الشعور بالتعب بسهولة عند ممارسة الرياضة (Easily becoming fatigued).
- صعوبة التنفس (Trouble breathing).
أعراض عيب الحاجز الأذيني عند البالغين
قد يشعر البالغون المصابون بعيوب الحاجز الأذيني بأعراض بحلول سن الأربعين. تعتمد الأعراض على مدى إجهاد عيب الحاجز الأذيني للقلب والرئتين. وتشمل:
- التعب (Fatigue).
- ضيق التنفس مع ممارسة الرياضة (Shortness of breath with exercise).
- خفقان القلب (Heart palpitations).
- سرعة ضربات القلب (Tachycardia).
- تورم في الذراعين والساقين (Swelling in the arms and legs).
- زرقة الجلد (Cyanosis).
مضاعفات عيب الحاجز الأذيني (Complications of Atrial septal defect)
الأشخاص الذين يعانون من عيب الحاجز الأذيني كبير الحجم أو المصحوب بمضاعفات معرضون لخطر متزايد للإصابة بمشاكل أخرى، بما في ذلك:
- اضطراب نبضات القلب (Arrhythmia)، وخاصة الرجفان الأذيني
- فشل القلب (Heart failure)
- عدوى القلب مثل التهاب الشغاف (Endocarditis)
- ارتفاع ضغط الدم في شرايين الرئتين (Pulmonary hypertension)
- السكتة الدماغية (Stroke)
التشخيص و الاختبارات (Diagnosis and Tests)
يتم تشخيص عيوب الحاجز الأذيني من خلال الفحص البدني إلى جانب الاختبارات التي تتحقق من بنية القلب ووظيفته.
الاختبارات لتشخيص عيوب الحاجز الأذيني
سيجري مقدم الرعاية الصحية اختبارًا واحدًا أو أكثر لتشخيص الإصابة بعيب الحاجز الأذيني ومعرفة كيفية تأثيره على القلب. وتشمل:
- تخطيط كهربية القلب (ECG)
يُظهر تخطيط كهربية القلب النشاط الكهربائي للقلب. ويمكنه الكشف عما إذا كان الشخص يعاني من عدم انتظام ضربات القلب أو مشاكل أخرى تتعلق بالنظام الكهربائي للقلب. - أشعة إكس على الصدر (Chest X-ray)
سيُظهر هذا الاختبار ما إذا كان الأذين الأيمن والبطين الأيمن متضخمين. كما سيُظهر ما إذا كانت الأوعية الدموية في الرئتين متأثرة. - تخطيط صدى القلب عبر الصدر (Transthoracic echocardiography – TTE)
يوضح هذا الاختبار كيف يؤثر تحويل الدم من اليسار إلى اليمين (الناجم عن عيب الحاجز الأذيني) على القلب. ويمكنه أيضًا إظهار التفاصيل المتعلقة بارتفاع ضغط الدم الرئوي (Pulmonary hypertension). - تخطيط صدى القلب عبر المريء (Transesophageal echocardiography – TEE)
تخطيط صدى القلب عبر المريء هو الموجات فوق الصوتية التي يتم التقاطها من خلال المريء. وهو يوضح حجم وشكل وموقع عيب الحاجز الأذيني. ويمكنه أيضًا فحص صمامات القلب. وغالبًا ما يستخدم تخطيط صدى القلب عبر المريء أثناء جراحة عيب الحاجز الأذيني وإصلاحه عن طريق الجلد. - تخطيط صدى القلب داخل القلب (Intracardiac echocardiography – ICE)
وهو عبارة عن الموجات فوق الصوتية التي يتم التقاطها داخل القلب. يتم إرسال كاميرا صغيرة وهي مسبار صدى (Echo probe) إلى القلب من خلال وريد طرفي. يوضح هذا الاختبار حجم وشكل عيب الحاجز الأذيني واتجاه تدفق الدم عبره. وغالبًا ما يستخدم أثناء إصلاح عيب الحاجز الأذيني عن طريق الجلد و هي طريقة غير جراحية.
في بعض الحالات، قد يتم استخدام التصوير المقطعي المحوسب للقلب (Cardiac CT scan) أو التصوير بالرنين المغناطيسي للقلب (Heart MRI). وهي مفيدة للغاية للأشخاص الذين يعانون من عيوب مصاحبة أو أشكال أقل شيوعًا من عيب الحاجز الأذيني.
الوقاية من عيب الحاجز الأذيني (Prevention of Atrial septal defect)
لا توجد طريقة محددة للوقاية من عيوب الحاجز الأذيني. فهي تتطور عندما يكون الجنين لا يزال في الرحم. ولكن الرعاية قبل الولادة قد تؤثر على فرص إصابة الجنين بأمراض القلب الخلقية حيث يمكن تقليل المخاطر عن طريق:
- الإقلاع عن التدخين واستخدام منتجات التبغ.
- تجنب شرب الكحول.
- تجنب التدخين السلبي.
- تجنب استخدام المخدرات الترفيهية، وخاصة الكوكايين.
يجب علي الأم التحدث مع مقدم الرعاية الصحية الخاص بها حول أي أدوية بوصفة طبية تتناولها وكيف قد يؤثر ذلك على الحمل.
قد يكون الاختبار الجيني مفيدًا إذا كانت الأم أو أي فرد آخر من أفراد العائلة البيولوجية مصابًا بأمراض القلب الخلقية.
علاج عيب الحاجز الأذيني (Treatment of Atrial septal defect)
يمكن إغلاق عيب الحاجز الأذيني من خلال الجراحة أو الإصلاح الجلدي (غير الجراحي).
يعتمد نوع وتوقيت علاج عيب الحاجز الأذيني على العديد من العوامل، بما في ذلك:
- نوع وحجم عيب الحاجز الأذيني.
- كيف يؤثر عيب الحاجز الأذيني على القلب.
- حالات أخرى لدي المريض، مثل ارتفاع ضغط الدم الرئوي (Pulmonary hypertension) أو مرض الصمام (Valve disease) أو مرض الشريان التاجي (Coronary artery disease).
عادةً لا يحتاج عيب الحاجز الأذيني الصغير إلى الإصلاح. ومع ذلك، يجب إصلاح عيب الحاجز الأذيني الأكبر حتى لو لم يسبب أعراضًا. وهذا يمنع حدوث مضاعفات خطيرة في المستقبل.
بمجرد ظهور علامات تلف القلب أو الرئة، يصبح الإصلاح ضروريًا. سيوصي مقدم الرعاية الصحية الخاص بالمريض بالعلاج إذا:
- كان الجانب الأيمن من القلب أكبر من الطبيعي (The right side of the heart is bigger than normal).
- كان هناك تحويلة كبيرة بمعني تدفق الدم عبر عيب الحاجز الأذيني (There’s significant shunting).
قد يصف مقدم الرعاية الصحية الخاص بالمريض أدوية لعلاج بعض أعراض عيب الحاجز الأذيني. ولكن لا توجد أي أدوية يمكنها إغلاق الفتحة.
إذا كان المريض يعاني من ارتفاع ضغط الدم الرئوي (Pulmonary hypertension)، فقد يحتاج إلى تناول دواء قبل إجراء الإصلاح. يعالج هذا الدواء ارتفاع ضغط الدم الرئوي ويجعل الإجراء أكثر أمانًا بالنسبة له.
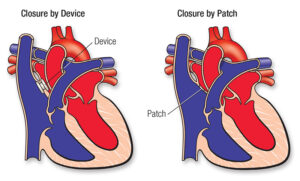
إصلاح عيب الحاجز الأذيني عن طريق الجلد غير الجراحي (Percutaneous repair of ASDs)
يستخدم هذا النوع من الإصلاح جهازًا يُسمى جهاز انسداد الحاجز الأذيني (Septal occluder) لإغلاق الفتحة الموجودة في الحاجز الأذيني. يتم وضع الجهاز في مكانه باستخدام أنبوب طويل ورفيع يسمى القسطرة. يتم توصيل جهاز الانسداد بالقسطرة، والتي يتم توجيهها إلى القلب من خلال أحد الأوردة في الفخذ. عندما يتم تحرير جهاز الانسداد من القسطرة، فإنه ينفتح ويغلق الفتحة. بمرور الوقت، ينمو النسيج فوق جهاز الانسداد، ويصبح جزءًا من القلب.
يمكن للإصلاح عن طريق الجلد إغلاق معظم عيب الحاجز الأذيني الثانوي (Secundum ASDs) وبعض عيب الحاجز الأذيني الجيبية الوريدية (Sinus venosus ASDs). لذا، فهذه هي الطريقة الأكثر استخدامًا.
قبل الإصلاح، سيخضع المريض لقسطرة قلبية للتحقق من حجم وموقع عيب الحاجز الأذيني وقياس الضغوط في القلب.
بعد الإصلاح، سيتناول المريض أدوية تسييل الدم مثل مضادات التخثر (Anticoagulant) أو مضادات الصفائح الدموية (Antiplatelet) لمنع تكون جلطات الدم على الجهاز (مضاعفة محتملة ولكنها نادرة).
الإصلاح الجراحي لعيوب الحاجز الأذيني
تكون الجراحة ضرورية لعيوب الحاجز الأذيني الأولية (Primum ASDs) وعيوب الجيب التاجي (Unroofed coronary sinus) ومعظم عيوب الحاجز الأذيني الجيبية الوريدية (Sinus venosus ASDs). هذه عيوب نادرة تتطلب العلاج من قبل جراح القلب المتخصص في أمراض القلب الخلقية. قد تكون الجراحة بمساعدة الروبوت أو الجراحة الأقل توغلاً خيارات لبعض الأشخاص.
عادةً ما ينطوي الإصلاح الجراحي على استخدام رقعة نسيجية لإغلاق عيب الحاجز الأذيني. غالبًا ما تأتي الأنسجة من غلاف القلب الخاص بالمريض (Pericardium). يمكن إغلاق بعض عيوب الحاجز الأذيني الثانوية جراحيًا بخيوط جراحية فقط وبدون رقعة.