رباعية فالو – Tetralogy of Fallot
رباعية فالو (Tetralogy of Fallot)
رباعية فالو (Tetralogy of Fallot) هي حالة قلبية يولد فيها الطفل بأربعة تشوهات في كيفية تطور قلبه. تجعل هذه المشاكل من الصعب على قلب الطفل إرسال ما يكفي من الأكسجين إلى جسمه بالكامل.
عادةً، يسلك الدم مسارًا محددًا عبر القلب مع كل نبضة قلب. وبسبب التشوهات البنيوية في القلب المصاب برباعية فالو، يمكن لبعض الدم الذي لا يحتوي على أكسجين أن يدخل إلى الشريان الأورطي ويخرج إلى الجسم بدلاً من الشريان الرئوي للحصول على الأكسجين.
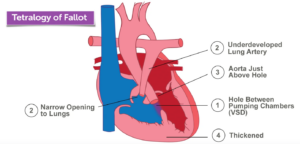
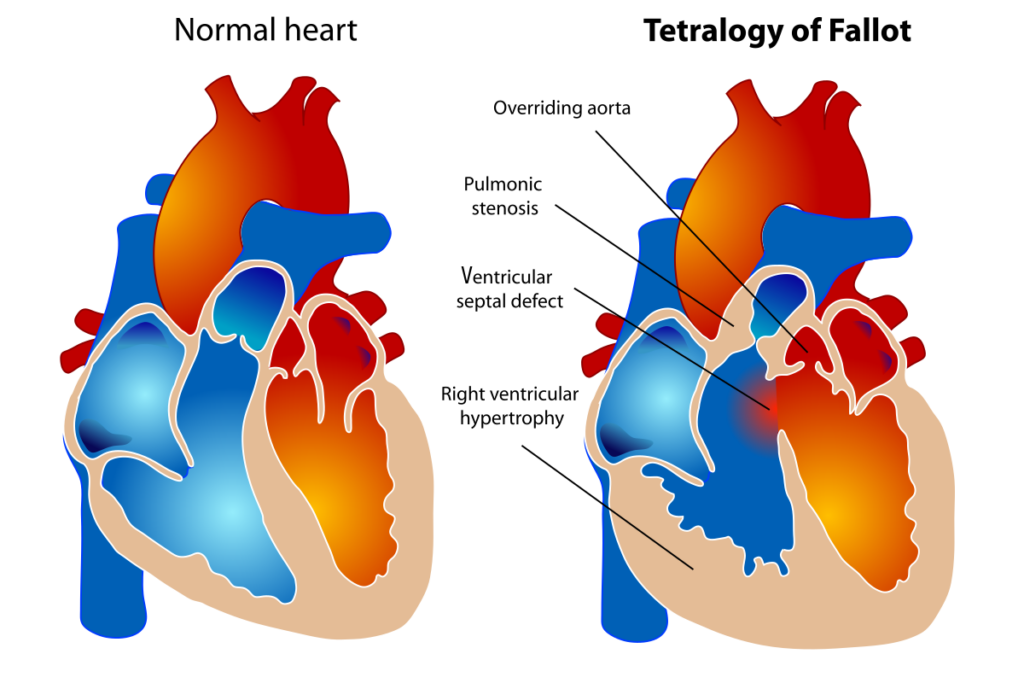
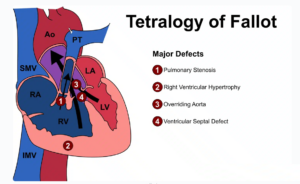
الأربعة تشوهات في رباعية فالو
عادةً ما يعاني الأشخاص المصابون برباعية فالو من هذه المشاكل الأربع:
- عيب الحاجز البطيني (Ventricular septal defect)
يوجد ثقب في الجدار الذي يفصل البطينين الأيسر والأيمن، مما يسمح للدم الخالي من الأكسجين بالاندماج مع الدم الذي يحتوي على الأكسجين. - تضيق صمام الشريان الرئوي (Pulmonary stenosis)
صمام الرئة والشريان الرئوي الرئيسي ليسا واسعين بما يكفي، لذا لا يصل ما يكفي من الدم إلى الرئتين مع كل نبضة قلب. - الشريان الأورطي المتجاوز (Overriding aorta)
يتحرك الشريان الأورطي وصمامه. فبدلاً من أن يكونا فوق البطين الأيسر فقط، فإنهما فوق البطينين ومفتوحان عليهما لأن الجدار بين البطينين غير مكتمل. وهذا يسمح للدم الذي من المفترض أن يذهب إلى الشريان الرئوي – للحصول على الأكسجين من الرئتين – بالذهاب إلى الشريان الأورطي. وبدلاً من الحصول على الأكسجين، يخرج هذا الدم إلى الجسم. - تضخم البطين الأيمن (Hypertrophy of the right ventricle)
إن جدار العضلات حول البطين الأيمن سميك للغاية لأنه يعمل بجهد أكبر مما ينبغي للتعويض عن التشوهات الأخرى في القلب.
ما هي أمراض القلب الخلقية (Congenital heart diseases)
أمراض القلب الخلقية (Congenital heart diseases) هي مشاكل في بنية القلب تظهر عند الولادة.
يمكن أن تؤدي عيوب القلب الخلقية إلى تغيير طريقة ضخ القلب للدم. فقد تتسبب في إبطاء تدفق الدم، أو قد تسير في الاتجاه الخاطئ، أو تعيقه تمامًا.
هناك العديد من أنواع عيوب القلب الخلقية. ويمكن أن تحدث في جزء واحد أو أكثر من أجزاء القلب. وأكثر الأنواع شيوعًا هي:
- ثقب في جدار القلب (Septal defects – Hole in the heart)
وهي فتحات في الجدار بين الجانبين الأيسر والأيمن من القلب. - مشاكل في الأوعية الدموية (Defects in the large blood vessels)
والتي قد تؤدي إلي كثرة أو قلة الدم، تدفق الدم ببطء شديد، إلى المكان الخطأ أو في الاتجاه الخطأ. - مشاكل في صمامات القلب (Heart valve defects)
و التي تتحكم في تدفق الدم عبر القلب.
يمكن أن تتراوح عيوب القلب الخلقية من مشاكل خفيفة جدًا لا تحتاج إلى علاج أبدًا إلى مشاكل تهدد الحياة عند الولادة. وتسمى أخطر عيوب القلب الخلقية مرض القلب الخلقي الحرج (Critical congenital heart disease). وعادةً ما يحتاج الأطفال المصابون بهذه العيوب إلى إجراء عملية جراحية في السنة الأولى من العمر. ولكن أعراض عيوب القلب الأخف قد لا تظهر إلا في مرحلة الطفولة أو البلوغ.
يمكن لمقدمي الرعاية الصحية اكتشاف عيوب القلب مبكرًا (قبل الولادة أو بعدها بفترة وجيزة). لكن في بعض الأحيان، لا يحصل الأشخاص على تشخيص مرض القلب الخلقي حتى مرحلة الطفولة أو المراهقة أو البلوغ.
مدى شيوع أمراض القلب الخلقية
أمراض القلب الخلقية هي النوع الأكثر شيوعًا من الحالات الخلقية.
الأمهات الأكثر عرضة لإنجاب طفل مصاب بعيب خلقي في القلب
هناك عدة أمور قد تزيد من فرصة إصابة الطفل بعيب خلقي في القلب، مثل:
الصحة قبل وأثناء الحمل، بما في ذلك:
- الإصابة بمرض السكري قبل الحمل أو سكري الحمل (Gestational Diabetes)
حيث يتم الإصابة به في الأشهر الثلاثة الأولى من الحمل كما أن مرض السكري الذي يتطور في وقت لاحق من الحمل لا يشكل خطرًا كبيرًا للإصابة بعيوب القلب.
إن التحكم بعناية في نسبة السكر في الدم قبل وأثناء الحمل يمكن أن يقلل من خطر إصابة الطفل بعيوب القلب الخلقية. - الإصابة بمرض الفينيل كيتون يوريا (Phenylketonuria)
وهو اضطراب وراثي نادر يؤثر على كيفية استخدام الجسم للبروتين الموجود في الأطعمة. إذا كانت الأم مصابة بمرض الفينيل كيتون يوريا، فإن تناول نظام غذائي منخفض البروتين قبل الحمل يمكن أن يقلل من خطر إصابة الطفل بعيب خلقي في القلب. - الإصابة بالحصبة الألمانية (Rubella – German measles) أثناء الحمل
- ملامسة الأم لبعض المواد أثناء الحمل، بما في ذلك:
التدخين أو التدخين السلبي وهو استنشاق دخان مدخن آخر. - بعض الأدوية
مثل مثبطات تحويل الأنجيوتنسين (ACE inhibitors) لعلاج ارتفاع ضغط الدم وأحماض الريتينويك (Retinoic acids) لعلاج حب الشباب. - التاريخ العائلي والجينات الوراثية
في معظم الحالات، لا تنتقل عيوب القلب الخلقية بين أفراد العائلة. لكن فرصة الأم في إنجاب طفل مصاب بعيب خلقي في القلب تزيد إذا كان لديها أو لدى أحد الوالدين عيب خلقي في القلب، أو إذا كان لديها بالفعل طفل مصاب بعيب خلقي في القلب.
المتأثرون برباعية فالو
تميل رباعية فالو إلى الحدوث بشكل أكثر شيوعًا عند الأطفال الذكور. كما يرى مقدمو الرعاية الصحية أيضًا رباعية فالو في كثير من الأحيان عند الأطفال المصابين بمتلازمة داون أو اضطرابات الكروموسومات الأخرى.
مدى شيوع رباعية فالو
رباعية فالو نادرة. يصاب حوالي واحد من كل 2500 طفل يولدون كل عام برباعية فالو. ومع ذلك، فهي واحدة من أكثر أمراض القلب الخلقية (Congenital heart diseases) شيوعًا.
أعراض رباعية فالو (Symptoms of tetralogy of Fallot)
يمكن أن تكون أعراض رباعية فالو خفيفة أو متوسطة أو شديدة. وعادة ما تزداد سوءًا بمرور الوقت دون علاج.
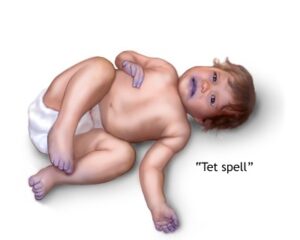
نوبات تيت (Tet spells)
يمكن أن يصاب الأطفال الذين لم يتلقوا علاجًا لرباعية فالو بنوبات تيت عندما ينخفض مستوى الأكسجين لديهم دون سابق إنذار أثناء الرضاعة أو البكاء أو التبرز أو بعده. يمكن أن تكون نوبات تيت قصيرة مثل بضع دقائق أو طويلة مثل عدة ساعات. قد ينام الطفل كثيرًا بعد نوبة تيت.
تتضمن علامات نوبة تيت ما يلي:
- وجود جلد أزرق جدًا (Cyanosis)
- وجود جسم مترهل (Limp body)
- الشعور بالتعب الشديد (Feeling very tired)
- عدم الراحة (Being restless)
- عدم الاستجابة لأحد الوالدين (Not responding to a parent)
- فقدان الوعي (Losing consciousness)
- صعوبة التنفس (Hard time breathing)
ويمكن أن يساعد وضع القرفصاء (Squatting position) في ذلك. - الإصابة بتشنجات (Convulsions)
- عدم القدرة على تحريك جانب واحد من الجسم لفترة قصيرة (Unable to move one side of body)
أعراض وعلامات أخرى لرباعية فالو (Other tetralogy of Fallot symptoms and signs)
- الإغماء (Fainting)
- نفخة في القلب (Heart murmur)
يمكن سماعها من خلال سماعة الطبيب. - نوبات (Seizures)
- عدم الرغبة في تناول الطعام (Not much desire to eat)
- دوخة (Dizziness)
- زيادة الوزن ببطء (Gaining weight slowly)
أعراض رباعية فالو عند البالغين (Tetralogy of Fallot symptoms in adults)
- الجلد مزرق اللون (Skin with a bluish tint)
- عدم القدرة على ممارسة الرياضة (Inability to exercise)
بسبب نقص الأكسجين. - الإغماء (Fainting)
- ألم في الصدر (Chest pain)
- خفقان القلب (Heart palpitations)
مضاعفات رباعية فالو (Tetralogy of Fallot complications)
يمكن أن تحدث مشاكل صحية أخرى مع رباعية فالو، مثل:
- عدد أكبر من خلايا الدم الحمراء (Erythrocytosis)
- التهاب الجيوب الأنفية (Sinusitis)
- خراج في المخ (Brain abscess)
أسباب رباعية فالو (Tetralogy of Fallot Causes)
لا يعرف مقدمو الرعاية الصحية ما الذي يسبب رباعية فالو.
الأسباب المحتملة تشمل:
- قد يكون هناك شيء ما في الحمض النووي للطفل قد تغير، ونادرًا ما يأتي هذا التغيير من أحد الوالدين. فالوالد الذي يعاني من خلل في القلب منذ الولادة لا ينقله عادةً إلى طفله. ومع ذلك، قد يكون الخطر أعلى إذا كان كلا الوالدين يعانيان من مشكلة القلب.
- إن الإصابة بالحصبة الألمانية (Rubella – German measles) أو مرض السكري أو شرب الكحوليات أو تناول نظام غذائي رديء أثناء الحمل قد يزيد من خطر إصابة الجنين بمشكلة خلقية في القلب.
- قد يكون الحمل بعد سن الأربعين عامل خطر.
- يمكن لحالة نادرة تسمى بمرض الفينيل كيتون يوريا (Phenylketonuria) أن تزيد من خطر إصابة الطفل بمشكلة في القلب.
التشخيص و الاختبارات (Diagnosis and Tests)
يمكن لمقدم الرعاية الصحية تشخيص رباعية فالو أثناء الحمل أو بعد ولادة الطفل. وعادة ما يكتشفها في الأسابيع أو الأشهر القليلة الأولى من الحياة.
الاختبارات قبل الولادة
أثناء الاختبارات قبل الولادة، قد يرى مقدم الرعاية الصحية شيئًا في صورة الموجات فوق الصوتية (Ultrasound) يبدو وكأنه قد يكون رباعية فالو. من 18 إلى 22 أسبوعًا من الحمل، سيتمكن مقدم الرعاية الصحية من استخدام مخطط صدى القلب للجنين (Fetal echocardiogram) أو صورة الموجات فوق الصوتية لقلب الجنين (Ultrasound) لمعرفة ما إذا كان بنية القلب طبيعية.
الاختبارات في مرحلة الرضاعة
إذا كان الطفل مصابًا برباعية فالو، فمن المرجح أن يسمع مقدم الرعاية الصحية نفخة قلبية (Heart murmur) عند الاستماع إلى قلب الطفل. يمكنه بسهولة التحقق من مستوى الأكسجين لدى الطفل حديث الولادة باستخدام قياس التأكسج النبضي (Pulse oximetry). إذا أظهر مستوى منخفضًا من الأكسجين، يمكن لمقدم الرعاية الصحية إجراء مخطط صدى القلب (Echocardiogram). هذه الاختبارات غير مؤلمة ولا تمر عبر سطح جلد الطفل.
- قياس التأكسج النبضي (Pulse oximetry):
قبل أخذ الطفل إلى المنزل، سيضع مقدم الرعاية الصحية أجهزة استشعار على قدمي أو يدي الطفل حديث الولادة لمعرفة كمية الأكسجين في دمه. - تخطيط صدى القلب (Echocardiogram):
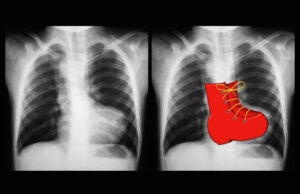
يستخدم الموجات الصوتية لإظهار بنية قلب الطفل ومدى كفاءة عمل قلبه. - تصوير الصدر بالأشعة السينية أو التصوير المقطعي المحوسب (Chest X-ray or CT):
قد يظهر هذا القلب الذي له شكل غير طبيعي يشبه الحذاء (Shape of a boot).
الاختبارات في مرحلة الطفولة أو البلوغ
لتشخيص رباعية فالوت عند الطفل أو البالغ، قد يستخدم مقدم الرعاية الصحية الطرق المذكورة أعلاه، بالإضافة إلى تخطيط كهربية القلب (ECG) وقسطرة القلب.
الوقاية من رباعية فالو (Tetralogy of Fallot Prevention)
على الرغم من أن مقدمي الرعاية الصحية لا يعرفون سبب رباعية فالو، لكن يمكن تقليل خطر إصابة الجنين برباعية فالو بهذه الطرق:
- عدم استخدام منتجات التبغ أو تشربين الكحول أثناء الحمل.
- تجنب بعض الأدوية. يجب سؤال مقدم الرعاية عن الأدوية البديلة التي يمكن للأم تناولها أثناء الحمل.
- إذا كانت الأم تعاني من مرض الفينيل كيتون يوريا (Phenylketonuria)، فيجب أن تتناول كمية أقل من البروتين.
التأكد من أن لقاح الحصبة الألمانية لا يزال يعمل لمنع الأم من الإصابة بالحصبة الألمانية أثناء الحمل. - الحرص على إدارة مرض السكري بشكل جيد.
علاج رباعية فالو (Tetralogy of Fallot Treatment)
حتى يخضع الطفل لعملية جراحية، يمكن للأم مساعدته في التغلب على نوبات التت (Tet spells). عندما يواجه الطفل صعوبة في التنفس، يجب وضعه في وضع القرفصاء (squatting position). يمكن للطبيب المساعدة في الحصول على المزيد من الأكسجين وأدوية حاصرات بيتا لتحسين تدفق الدم.
من الأشياء الأخرى التي يمكن للأم القيام بها لمساعدة الطفل التأكد من أنه:
- يشرب كمية كافية من السوائل.
- لا يمارس الرياضة بشكل مفرط.
- يتناول الأدوية الموصوفة.
علاج رباعية فالو
بدون جراحة رباعية فالو، عادة ما تتفاقم الأعراض. بعد الولادة بفترة وجيزة، يمكن للطفل إجراء عملية جراحية تجعل الدم يتحرك عبر قلبه بالطريقة الصحيحة. يمكن للجراح تكبير الصمام الرئوي والمسار المؤدي إلى الشريان الرئوي. ويمكنه سد الفتحة بين البطينين حتى لا يختلط الدم الخالي من الأكسجين بالدم الذي يحتوي على الأكسجين.
إذا كان الطفل صغيرًا جدًا أو ضعيفًا جدًا بحيث لا يستطيع إجراء الجراحة، فيمكن لمقدم الرعاية الصحية إجراء عملية أبسط حتى يتمكن من إجراء الإصلاح الكامل. يمكن لمقدم الرعاية الصحية وضع تحويلة أو أنبوب بين أحد الشرايين الكبيرة في الشريان الأورطي والشريان الرئوي لمساعدة الدم على الوصول إلى الرئتين أو إجراء عملية قسطرة.
يمكن لهذه التقنيات تخفيف الأعراض لعدد من السنوات – حتى مرحلة البلوغ – حتى يتمكن مقدم الرعاية الصحية من إجراء جراحة إصلاح أكثر اكتمالاً.
مضاعفات العلاج
في كثير من الأحيان، بعد جراحة رباعية فالو الكاملة، يتسرب الصمام الرئوي. إذا حدث هذا، فقد يحتاج الطفل إلى الحد من نشاطه البدني. في بعض الأحيان، قد يحتاج مقدم الرعاية الصحية إلى استبدال الصمام الرئوي. إذا كان الصمام الرئوي للطفل على ما يرام، فقد يتمكن من القيام بأنشطة طبيعية. قد يكون الطفل أيضًا أكثر عرضة لخطر عدم اضطراب نبضات القلب (Arrhythmia) بعد الجراحة.
إصلاح رباعية فالو جراحيًا لدى البالغين
لإجراء إصلاح كامل، يقوم الجراح المتخصص في أمراض القلب الخلقية لدى البالغين بإغلاق عيب الحاجز البطيني برقعة. يفتحون الممر خارج البطين الأيمن، ويصلحون أو يستبدلون الصمام الرئوي. يقومون بتوسيع الشرايين الرئوية إلى الرئتين. في بعض الأحيان، يضعون أنبوبًا بين البطين الأيمن والشريان الرئوي لتحسين تدفق الدم.
مضاعفات رباعية فالو عند البالغين الذين خضعوا للجراحة
على الرغم من أن العلاج الجراحي لرباعية فالو فعال جدًا في تصحيح العيوب البنيوية وتدفق الدم عبر القلب، إلا أنه يمكن أن يسبب بعض التشوهات المستمرة في وظيفة القلب. إذا تطورت هذه المشكلات، يمكن للجراحة الإضافية علاجها.
لا يحتاج العديد من البالغين الذين يخضعون لإصلاح رباعية فالو إلى مزيد من العلاج الجراحي. وجدت إحدى الدراسات أن 10% إلى 15% من الأشخاص يحتاجون إلى إعادة العملية الجراحية على مدار 20 عامًا.
تشمل المضاعفات المحتملة لرباعية فالو عند البالغين الذين خضعوا للإصلاح الجراحي ما يلي:
- الاضطرابات الكهربائية (Electrical disturbances)
يمكن أن يؤدي وجود رقعة على عيب الحاجز البطيني إلى منع الأذينين من إرسال الإشارات الكهربائية إلى البطينين. يمكن لجهاز تنظيم ضربات القلب تصحيح ذلك. - اضطراب نبضات القلب (Arrhythmia)
الرجفان الأذيني (Atrial Fibrillation) أو عدم انتظام ضربات القلب الأذيني بشكل عام هي مضاعفات شائعة بعد جراحة القلب. يمكن علاجها بالأدوية أو إجراء غير جراحي. عدم انتظام ضربات القلب الأندر ولكنه أكثر خطورة هو عدم انتظام ضربات القلب البطيني (Ventricular tachycardia). - تسرب الصمامات (Leaking valves)
مشكلة الصمام الأكثر شيوعًا بعد إصلاح رباعية فالو هي تسرب الصمام الرئوي (Leaking pulmonary valve)، ولكن صمامات القلب الأبهرية (Aortic valve) والثلاثية الشرفات (Tricuspid valve) يمكن أن تتسرب أيضًا. تم تصميم صمامات القلب للسماح للدم بالتدفق في اتجاه واحد. عندما يتسرب الصمام، يمكن أن يتدفق الدم للخلف. يمكن للجراح أو أخصائي أمراض القلب البنيوية إصلاح الصمام المتسرب. - عيب الحاجز البطيني المتبقي (Residual ventricular septal defect)
في بعض الأحيان لا يلتئم عيب الحاجز البطيني تمامًا ويحدث بعض التسرب حول الرقعة. يمكن للجراح إصلاح التسرب إذا كان كبيرًا أو يسبب أعراضًا رئيسية. - تمدد الأوعية الدموية (Aneurysm)
يمكن أن تتسبب البقع التي تعمل على إصلاح البطين في انتفاخ أقسام ضعيفة من البطين، مما يشكل تمدد الأوعية الدموية. هناك أيضًا خطر متزايد للإصابة بتمدد الأوعية الدموية في الشريان الأورطي الصاعد. يتطلب تمدد الأوعية الدموية الكبير إصلاحًا جراحيًا.