تضيق الشريان الأورطي – Coarctation of the aorta
تضيق الشريان الأورطي (Coarctation of the aorta)
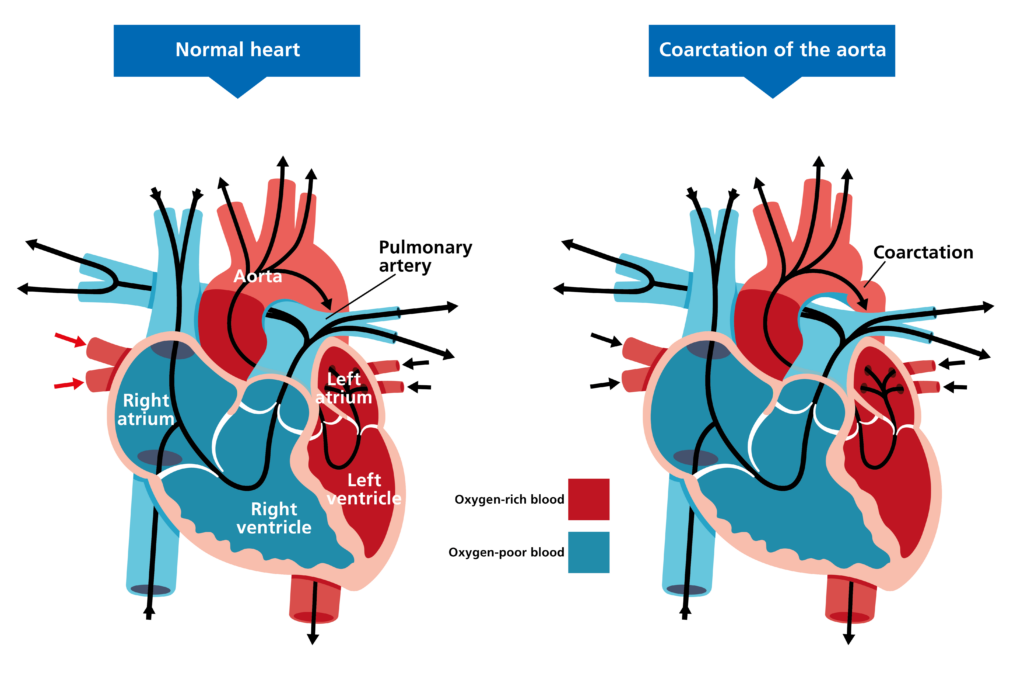
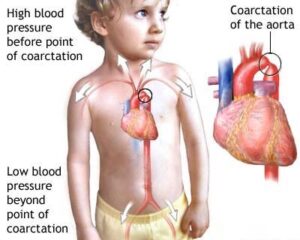
تضيق الشريان الأورطي (Coarctation of the aorta) هو واحد من أمراض القلب الخلقية (Congenital heart diseases). ويسمى أيضًا تضيق الأبهر. يؤثر هذا العيب على الأبهر لدى الطفل، وهو أكبر شريان في جسمه. ويحمل الدم الغني بالأكسجين من قلب الطفل إلى بقية جسمه.
إذا كان الطفل يعاني من تضيق الأبهر، فإن جزءًا من الأبهر أضيق مما ينبغي أن يكون. تخيل بالونًا طويلًا يستخدم لصنع حيوانات البالون للأطفال. قم بلف البالون عند نقطة واحدة لبدء تكوين شكل. يتسبب هذا في انضغاط البالون إلى الداخل عند تلك النقطة. يشبه الانضغاط في منتصف البالون شكل تضيق الأبهر.
قد تكون هذه النقطة المنضغاة ضيقة جدًا وتسبب أعراضًا شديدة بعد الولادة بفترة وجيزة. أو قد يكون أضيق من الطبيعي ولكنه واسع بما يكفي للسماح للدم بالمرور. في هذه الحالة، قد لا تظهر الأعراض حتى وقت لاحق في مرحلة الطفولة أو المراهقة. قد تؤدي أعراض مثل ارتفاع ضغط الدم إلى اكتشاف تضيق الأبهر.
قد يعاني الأطفال المصابون بتضيق الأبهر أيضًا من مشاكل قلبية أخرى، بما في ذلك:
- تضيق الصمام الأورطي (Aortic valve stenosis)
- نقص تنسج قوس الأبهر (Aortic arch hypoplasia)
- عيب الحاجز الأذيني (Atrial septal defect)
- صمام الأبهر ثنائي الشرفات (Bicuspid aortic valve)
- متلازمة نقص تنسج القلب الأيسر (Hypoplastic left heart syndrome)
- تضيق الصمام التاجي (Mitral valve stenosis)
- عيب الحاجز البطيني (Ventricular septal defect)
يحتاج تضيق الأبهر إلى العلاج لمنع حدوث مضاعفات خطيرة. بمجرد تشخيص تضيق الأبهر، يجب إجراء إصلاح جراحي أو رأب الوعاء بالبالون.
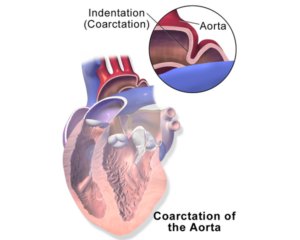
ما هو الشريان الأورطي (Aorta)
الشريان الأورطي أو الأبهر هو شريان على شكل عصا. يبدأ في الحجرة السفلية اليسرى من القلب (Left Ventricle). ومن هناك، يمتد لأعلى باتجاه الرأس مسافة قصيرة قبل أن ينحني لأسفل. يمر الشريان الأورطي عبر الصدر وتجويفات البطن وينتهي عند الحوض.
تتفرع أزواج من الأوعية الدموية الأصغر من نقاط مختلفة من الشريان الأورطي. تمتد هذه الفروع إلى العضلات والأعصاب والأعضاء في جميع أنحاء الجسم.
ما هي أمراض القلب الخلقية (Congenital heart diseases)
أمراض القلب الخلقية (Congenital heart diseases) هي مشاكل في بنية القلب تظهر عند الولادة.
يمكن أن تؤدي عيوب القلب الخلقية إلى تغيير طريقة ضخ القلب للدم. فقد تتسبب في إبطاء تدفق الدم، أو قد تسير في الاتجاه الخاطئ، أو تعيقه تمامًا.
هناك العديد من أنواع عيوب القلب الخلقية. ويمكن أن تحدث في جزء واحد أو أكثر من أجزاء القلب. وأكثر الأنواع شيوعًا هي:
- ثقب في جدار القلب (Septal defects – Hole in the heart)
وهي فتحات في الجدار بين الجانبين الأيسر والأيمن من القلب. - مشاكل في الأوعية الدموية (Defects in the large blood vessels)
والتي قد تؤدي إلي كثرة أو قلة الدم، تدفق الدم ببطء شديد، إلى المكان الخطأ أو في الاتجاه الخطأ. - مشاكل في صمامات القلب (Heart valve defects)
و التي تتحكم في تدفق الدم عبر القلب.
يمكن أن تتراوح عيوب القلب الخلقية من مشاكل خفيفة جدًا لا تحتاج إلى علاج أبدًا إلى مشاكل تهدد الحياة عند الولادة. وتسمى أخطر عيوب القلب الخلقية مرض القلب الخلقي الحرج (Critical congenital heart disease). وعادةً ما يحتاج الأطفال المصابون بهذه العيوب إلى إجراء عملية جراحية في السنة الأولى من العمر. ولكن أعراض عيوب القلب الأخف قد لا تظهر إلا في مرحلة الطفولة أو البلوغ.
يمكن لمقدمي الرعاية الصحية اكتشاف عيوب القلب مبكرًا (قبل الولادة أو بعدها بفترة وجيزة). لكن في بعض الأحيان، لا يحصل الأشخاص على تشخيص مرض القلب الخلقي حتى مرحلة الطفولة أو المراهقة أو البلوغ.
مدى شيوع أمراض القلب الخلقية
أمراض القلب الخلقية هي النوع الأكثر شيوعًا من الحالات الخلقية.
الأمهات الأكثر عرضة لإنجاب طفل مصاب بعيب خلقي في القلب
هناك عدة أمور قد تزيد من فرصة إصابة الطفل بعيب خلقي في القلب، مثل:
الصحة قبل وأثناء الحمل، بما في ذلك:
- الإصابة بمرض السكري قبل الحمل أو سكري الحمل (Gestational Diabetes)
حيث يتم الإصابة به في الأشهر الثلاثة الأولى من الحمل كما أن مرض السكري الذي يتطور في وقت لاحق من الحمل لا يشكل خطرًا كبيرًا للإصابة بعيوب القلب.
إن التحكم بعناية في نسبة السكر في الدم قبل وأثناء الحمل يمكن أن يقلل من خطر إصابة الطفل بعيوب القلب الخلقية. - الإصابة بمرض الفينيل كيتون يوريا (Phenylketonuria)
وهو اضطراب وراثي نادر يؤثر على كيفية استخدام الجسم للبروتين الموجود في الأطعمة. إذا كانت الأم مصابة بمرض الفينيل كيتون يوريا، فإن تناول نظام غذائي منخفض البروتين قبل الحمل يمكن أن يقلل من خطر إصابة الطفل بعيب خلقي في القلب. - الإصابة بالحصبة الألمانية (Rubella – German measles) أثناء الحمل
- ملامسة الأم لبعض المواد أثناء الحمل، بما في ذلك:
التدخين أو التدخين السلبي وهو استنشاق دخان مدخن آخر. - بعض الأدوية
مثل مثبطات تحويل الأنجيوتنسين (ACE inhibitors) لعلاج ارتفاع ضغط الدم وأحماض الريتينويك (Retinoic acids) لعلاج حب الشباب. - التاريخ العائلي والجينات الوراثية
في معظم الحالات، لا تنتقل عيوب القلب الخلقية بين أفراد العائلة. لكن فرصة الأم في إنجاب طفل مصاب بعيب خلقي في القلب تزيد إذا كان لديها أو لدى أحد الوالدين عيب خلقي في القلب، أو إذا كان لديها بالفعل طفل مصاب بعيب خلقي في القلب.
مدى شيوع تضيق الشريان الأورطي
يعاني حوالي 4 من كل 10000 طفل من تضيق الأبهر. وفي كل عام، يولد حوالي 2200 طفل بهذه الحالة.
من بين جميع الأطفال الذين يولدون بنوع من أمراض القلب الخلقية، يعاني حوالي 7 من كل 100 طفل من تضيق الأبهر.
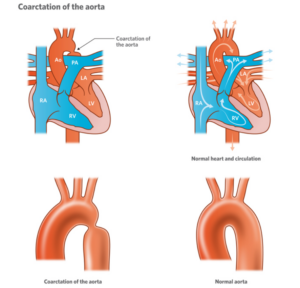
تأثير تضيق الشريان الأورطي على جسم الطفل
يمنع تضيق الأبهر الدم من التدفق بشكل طبيعي في جميع أنحاء جسم الطفل. ويتسبب التضيق في ضخ غرفة الضخ الرئيسية في قلب الطفل وهي البطين الأيسر بقوة أكبر من المعتاد. وهذا يضع الكثير من الضغط والإجهاد على البطين الأيسر. وفي الحالات التي يكون فيها التضيق شديدًا، لن يصل ما يكفي من الدم إلى جسمه ودماغه، مما قد يسبب صدمة وحتى الموت.
وفي الحالات الأخف، يمكن أن يتسبب هذا الضغط الإضافي في تضخم عضلة قلب الطفل (Hypertrophy).
يسبب تضيق الأبهر أيضًا ارتفاع ضغط الدم في الجزء العلوي من جسم الطفل، وانخفاض ضغط الدم في الجزء السفلي من جسمه. قد يعاني الطفل من انخفاض تدفق الدم إلى الكلى والكبد والأعضاء الأخرى في بطنه.
أعراض تضيق الشريان الأورطي (Symptoms of Aortic coarctation)
تعتمد أعراض تضيق الأبهر على مدى ضيق الأبهر. لا يعاني بعض الأطفال من أي أعراض لأن تضيق الأبهر يكون خفيفًا جدًا. ولكن يمكن أن تظهر الأعراض خلال الأسبوعين الأولين من الولادة إذا كان تضيق الأبهر متوسطًا أو شديدًا وانغلقت القناة الشريانية (Ductus arteriosus).
أعراض تضيق الشريان الأورطي عند الرضع
تشمل الأعراض عند الأطفال ما يلي:
- نبض سريع.
- تعب.
- بشرة رمادية أو شاحبة.
- تعرق شديد.
- تهيج.
- تنفس سريع أو متقطع.
- صعوبة في التنفس.
- صعوبة في الرضاعة.
قد يؤدي تضيق الأبهر الشديد عند الرضع إلى الصدمة وحتى الموت إذا لم يتم التعرف عليه وعلاجه على الفور.
أعراض تضيق الشريان الأورطي عند الأطفال
لا يعاني معظم الأطفال من أي أعراض. وعادة ما يتم تشخيصهم بعد أن يلاحظ مقدم الرعاية الصحية ارتفاع ضغط الدم لديهم.
قد يعاني بعض الأطفال من أعراض إذا كان ضغط الدم لديهم مرتفعًا جدًا في الجزء العلوي من الجسم أو منخفضًا جدًا في الجزء السفلي من الجسم. وتشمل هذه:
- الصداع.
- نزيف الأنف.
- ألم الساق أثناء ممارسة الرياضة.
أعراض تضيق الشريان الأورطي عند البالغين
عادةً ما تكون الأعراض عند البالغين بسبب تضيق الأبهر مرة أخرى. وهو تضيق الأبهر الذي يعود بعد فترة من الإصلاح السابق. قد تشمل الأعراض:
- الصداع.
- مشاكل الكلى.
- الإجهاض المتكرر.
- نقص الطاقة عند استخدام الساقين.
ولكن هذه الأعراض مرتبطة بالعديد من المشكلات الصحية الأخرى عند البالغين. لذا، فإن وجود هذه الأعراض لا يعني أن الشخص يعاني من تضيق الشريان الأورطي.
أسباب تضيق الشريان الأورطي (Causes of Aortic coarctation)
السبب الدقيق لتضيق الشريان الأورطي غير معروف تمامًا. ومع ذلك، غالبًا ما تحدث عيوب القلب الخلقية بسبب التغيرات الجينية التي تحدث قبل الولادة. يكون الأطفال المصابون بمتلازمة تيرنر (Turner syndrome) أكثر عرضة لخطر تضيق الأبهر وعيوب أخرى تؤثر على الجانب الأيسر من قلبهم.
في بعض الأحيان، تلعب العوامل البيئية دورًا في التسبب في عيوب القلب أيضًا. هذه عوامل مرتبطة بالأم. وهي تشمل:
- الإصابة بمرض السكري.
- الإصابة بالحصبة الألمانية أثناء الحمل.
- استخدام المخدرات الترفيهية، وخاصة الكوكايين.
- استخدام بعض الأدوية الموصوفة، بما في ذلك الأدوية المضادة للصرع.
- تجاوز سن 35 عامًا.
دور القناة الشريانية
قد تسبب القناة الشريانية تضيق الأبهر. القناة الشريانية هي شريان صغير يربط بين الشريان الأورطي للجنين والشريان الرئوي. يساعد الجنين على الحصول على ما يكفي من الدم الغني بالأكسجين أثناء الحمل عندما لا تعمل رئتيه بعد.
بمجرد ولادة الطفل، تبدأ رئتيه في العمل. وهذا يعني أنه لم يعد بحاجة إلى القناة الشريانية. لذلك، عادة ما تغلق في غضون أيام قليلة من الولادة. ولكن عندما تغلق، قد يحدث خطأ ما. قد يختلط بعض الأنسجة من القناة الشريانية مع أنسجة من الشريان الأورطي. عندما يضيق هذا النسيج لإغلاق القناة الشريانية، فقد يضيق الشريان الأورطي أيضًا ويؤدي إلى تضيق.
الموقع الأكثر شيوعًا لتضيق الأبهر
يحدث تضيق الأبهر عادةً في الأبهر الهابط للطفل بالقرب من القناة الشريانية. ولكنه قد يحدث أيضًا في أجزاء أخرى من الأبهر. وتشمل هذه المناطق الأخرى من قوس الأبهر أو أسفل صدر الطفل أو بطنه.
أبهر الطفل عبارة عن وعاء دموي طويل منحني ينحني لأعلى من أعلى قلبه ثم ينحني لأسفل عبر صدره وبطنه. وهو على شكل عصا مشي بمقبض دائري. ينحني “المقبض” لأعلى (الأبهر الصاعد) ثم لأسفل (الأبهر الهابط). ويسمى الجزء العلوي من هذا المنحنى قوس الأبهر.
يعتبر موقع تضيق الأبهر مهمًا لأنه يؤثر على أعراض الطفل. يمكن التفكير في أبهر الطفل مثل طريق رئيسي به الكثير من التقاطعات. عند كل تقاطع، يتصل شريان آخر أو مجموعة من الشرايين بالشريان الأورطي ويحمل الدم في اتجاه مختلف.
غالبًا ما يحدث تضيق الأبهر بين تقاطعين رئيسيين. الأول هو حيث تتفرع الشرايين إلى الجزء العلوي من الجسم. والثاني هو حيث تتفرع الشرايين إلى الجزء السفلي من الجسم. لذا، يغادر الدم قلب الطفل ويسير بشكل جيد. يصل إلى التقاطع الأول ويتدفق بسهولة إلى الشرايين المؤدية إلى الجزء العلوي من جسم الطفل. وفي الوقت نفسه، يستمر بعض الدم في التحرك على طول الشريان الأورطي. وسرعان ما يواجه مشكلة.
يؤدي تضيق الأبهر إلى إبطاء تدفق الدم في تلك الشرايين.
لهذا السبب سيكون ضغط الدم في ذراعي الطفل والجزء العلوي من جسمه مرتفعًا. ولكن ضغط الدم في الجزء السفلي من جسمه وساقيه سيكون منخفضًا. هذا الاختلاف في ضغط الدم هو علامة تحذيرية تؤدي إلى تشخيص تضيق الأبهر.
التشخيص و الاختبارات (Diagnosis and Tests)
عادة ما يتم تشخيص تضيق الشريان الأورطي أثناء الرضاعة أو الطفولة المبكرة. يعتمد التوقيت على شدة الأعراض. عادة ما يتم تشخيص الرضع الذين يعانون من أعراض متوسطة أو شديدة بعد الولادة مباشرة. قد لا يتم تشخيص الرضع الذين يعانون من أعراض خفيفة أو لا تظهر عليهم أي أعراض حتى وقت لاحق في مرحلة الطفولة عندما يبدأون في الإصابة بارتفاع ضغط الدم. نادرًا ما يتم تشخيص تضيق الأبهر في مرحلة البلوغ.
يتم تشخيص بعض الأطفال حديثي الولادة قبل ظهور أعراض مرئية عليهم. يحدث هذا عندما يظهر اختبار قياس التأكسج النبضي (Pulse oximetry) مستويات منخفضة من الأكسجين في دمائهم. يمكن أن يكون انخفاض الأكسجين علامة على عيب خطير في القلب مثل تضيق الأبهر. لذلك، يتلقى الأطفال الذين يعانون من انخفاض الأكسجين المزيد من الاختبارات لتحديد المشكلة المحددة.
يتم تشخيص معظم الأطفال والرضع بتضيق الأبهر عندما يكشف الفحص البدني عن بعض العلامات الحمراء.
تشمل العلامات التي قد تشير إلى إصابة الطفل أو الرضيع بتضيق الأبهر ما يلي:
- ارتفاع ضغط الدم في الذراعين والجزء العلوي من الجسم، ولكن انخفاض ضغط الدم في الساقين والجزء السفلي من الجسم.
- الاختلافات في نبضهم عند قياسه عند الرقبة مقابل الفخذ.
- نفخة قلبية مميزة وخشنة يسمعها مقدم الرعاية الصحية عند وضع سماعة الطبيب على ظهرهم.
اختبارات تشخيص تضيق الشريان الأورطي
عندما يثير الفحص البدني علامات تحذير، يحتاج الطفل إلى المزيد من الاختبارات لتأكيد تشخيص تضيق الأبهر. تتضمن هذه الاختبارات:
- تخطيط صدى القلب (Echocardiogram). هذا هو الاختبار الأكثر استخدامًا لتأكيد تشخيص تضيق الأبهر.
- فحص التصوير المقطعي المحوسب للقلب (Cardiac CT scan).
- الأشعة السينية للصدر (Chest X-ray).
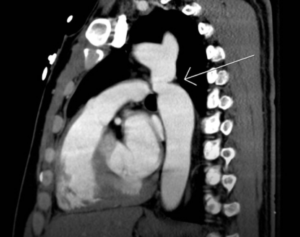
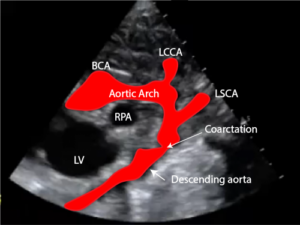
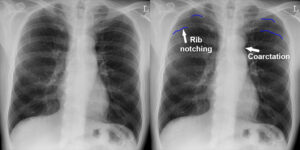
الوقاية من تضيق الشريان الأورطي (Prevention of Aortic coarctation)
لا توجد طريقة محددة لمنع تضيق الشريان الأورطي. ولكن الرعاية قبل الولادة قد تؤثر على فرص إصابة الطفل بأمراض القلب الخلقية. إذا كانت الأم حاملاً أو تخطط للحمل، فمن المهم:
- الإقلاع عن التدخين وتجنب شرب الكحول.
- تجنب التدخين السلبي.
- تجنب استخدام المخدرات الترفيهية، وخاصة الكوكايين.
علاج تضيق الشريان الأورطي (Treatment of Aortic coarctation)
الجراحة هي المعيار الذهبي لإصلاح تضيق الشريان الأورطي. ولكن هناك خيارات علاجية أخرى أيضًا. تعتمد أفضل طريقة لإصلاح تضيق الشريان الأورطي على العديد من العوامل، بما في ذلك:
- الصحة العامة للطفل.
- الموقع الدقيق للتضيق.
- حجم وشدة التضيق.
- ما إذا كان هناك تمدد أوعية دموية مصاحب أو مرض صمامي.
يحتاج الأطفال والرضع الذين تم تشخيص إصابتهم بتضيق الشريان الأورطي إلى رعاية أخصائي أمراض القلب الخلقية. ستجد مثل هؤلاء المتخصصين في المستشفيات ذات الحجم الكبير التي تعالج أمراض القلب الخلقية كل يوم. إذا تم تشخيص الطفل بتضيق الأبهر، فيجب تقييمه من قبل جراح القلب في مستشفى كبير. سيحدد الجراح أفضل شكل من أشكال العلاج وأفضل توقيت.
قد يحتاج الأطفال الذين يعانون من أعراض شديدة بعد الولادة مباشرة إلى تناول الأدوية قبل إجراء الجراحة. يتم استخدام دواء يسمى البروستاجلاندين (PGE-1) للحفاظ على القناة الشريانية للطفل مفتوحة. يسمح هذا للطفل بالحصول على ما يكفي من الأكسجين ويصبح مستقرًا بدرجة كافية لإجراء الجراحة. قد يحتاج بعض الأطفال إلى أدوية لمساعدة قلبهم على الضخ.
الجراحة لإصلاح تضيق الشريان الأورطي (Surgery to repair coarctation of the aorta)
يمكن تقسيم الجراحات لإصلاح تضيق الشريان الأورطي إلى فئتين رئيسيتين: تلك التي يمكن إجراؤها من خلال شق في جانب الطفل وهي بضع الصدر (Thoracotomy)، وتلك التي يجب إجراؤها من خلال شق في الأمام في عظمة القص (Sternotomy).
تشمل أنواع الإصلاحات التي يتم إجراؤها من خلال نهج بضع الصدر ما يلي:
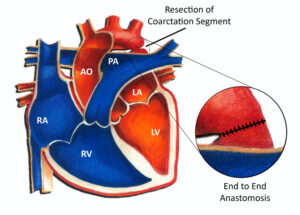
- الاستئصال مع توصيل طرفي (Resection with end-to-end anastomosis)
إذا كان التضيق صغيرًا نسبيًا، يمكن للجراح إزالة الجزء الضيق من الأبهر للطفل وإعادة توصيل الطرفين. يُطلق على هذا الاستئصال (الإزالة) مع توصيل طرفي. غالبًا ما يكون الخيار الجراحي الأفضل لعلاج تضيق الأبهر. - الاستئصال مع توصيل طرفي ممتد (Resection with extended end-to-end anastomosis)
عندما يكون هناك بعض التضييق في قوس الأبهر لدى الطفل، يمكن للجراح إزالة الجزء الضيق من الأبهر وربط الجزء السفلي وهو الأبهر الهابط بشق ممدود في قوس الأبهر. يُسمى هذا الاستئصال (الإزالة) مع توصيل طرفي ممتد. إنه الخيار الجراحي الأفضل لعلاج تضيق الأبهر مع نقص تنسج قوس الأبهر المستعرض المصاحب (Transverse aortic arch hypoplasia). - رأب الأبهر بغطاء تحت الترقوة (Subclavian flap aortoplasty)
تتضمن هذه الطريقة جعل الجزء الضيق من الأبهر لدى الطفل أوسع. يأخذ الجراح أنسجة من الشريان تحت الترقوة لدى الطفل كشريان قريب ويستخدم تلك الأنسجة لتوسيع الأبهر. نادرًا ما يتم إجراء هذا الإصلاح اليوم لأنه يضحي بالشريان الذي يمد ذراع الطفل اليسرى بالدم. - رأب الأبهر بالرقعة (Patch aortoplasty)
تعمل هذه الطريقة أيضًا على توسيع الأبهر لدى الطفل. لكن الجراح يستخدم رقعة مصنوعة من مادة صناعية بدلاً من الأنسجة من جسم الطفل. لا يتم ذلك عادةً اليوم لأنه يحمل خطرًا كبيرًا لتوسع الرقعة لاحقًا والتسبب في تمدد الأوعية الدموية (Aneurysm).
القسطرة القلبية لإصلاح تضيق الشريان الأورطي (Cardiac catheterization to repair coarctation of the aorta)
تعتبر القسطرة القلبية خيارًا جيدًا للأطفال الأكبر سنًا الذين يعانون من تضيق خفيف. كما تُستخدم للأطفال والبالغين الذين يعانون من تضيق الأبهر مرة أخرى أي عندما يضيق الأبهر مرة أخرى بعد فترة من الإصلاح. إنها أقل تدخلاً من الجراحة. تشمل الخيارات:
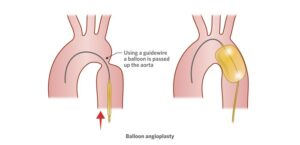
- قسطرة البالون (Balloon angioplasty)
يقوم الجراح بإدخال أنبوب رفيع يسمى القسطرة في وريد في ساق الطفل. تحتوي هذه القسطرة على بالون في طرفها. يوجه الجراح القسطرة إلى الجزء الضيق من الأبهر لدى الطفل ثم ينفخها. يوسع البالون الأبهر للسماح للدم بالتدفق بسهولة أكبر. - قسطرة البالون مع وضع الدعامة (Balloon angioplasty with stent placement)
يتضمن هذا الخيار توسيع الشريان الأورطي لدى الطفل باستخدام البالون مع وضع أنبوب شبكي معدني يسمى الدعامة. توفر الدعامة دعمًا قويًا للحفاظ على الشريان الأورطي لدى الطفل مفتوحًا بمرور الوقت. وهذا أفضل من عملية قسطرة الشرايين وحدها إذا كان الطفل يعاني من مناطق تضيق شديدة وطويلة. كما يتم إجراؤها إذا خضع الطفل لعملية قسطرة الشرايين ولكن لا يزال يعاني من فرق ضغط الدم بين الجزء العلوي والسفلي من الجسم.
مدي إمكانية علاج تضيق الشريان الأورطي
لا يمكن علاج تضيق الشريان الأورطي. تعمل العمليات الجراحية والتدخلات على إصلاح المشكلة، ولكن هناك دائمًا خطر تكرار تضيق الشريان الأورطي. حتى بعد العلاج، يواجه الأشخاص المصابون بتضيق الأبهر خطرًا أعلى مدى الحياة للإصابة بمشاكل القلب والأوعية الدموية.
سيحتاج الطفل إلى متابعة مدى الحياة مع أخصائي أمراض القلب الخلقية. سيقدمون النصائح ويراقبون أي مشاكل محتملة.
مضاعفات إصلاح تضيق الشريان الأورطي
تتضمن مضاعفات إصلاح تضيق الأبهر ما يلي:
- تضيق الشرايين مرة أخرى (Recoarctation)
يضيق نفس الجزء من الشريان الأورطي مرة أخرى في وقت لاحق. تبلغ المخاطر من 5% إلى 10% بعد الجراحة ومن 11% إلى 15% بعد أي شكل من أشكال قسطرة البالون. - تمدد الأوعية الدموية الأبهري (Aortic aneurysm)
تنتفخ جدران الشريان الأورطي إلى الخارج. - تمدد الأوعية الدموية الكاذب (Pseudoaneurysm)
يوجد تسرب محصور داخل جدار الشريان الأورطي. - نسيج ندبي (Scar tissue)
يتكون نسيج ندبي في موقع الإصلاح ويؤدي إلى تضييق الشريان الأورطي مرة أخرى. يحدث هذا غالبًا عند الرضع الذين خضعوا لجراحة طارئة بسبب تضيق شديد.